 Was ist anders beim FDM...?
Was ist anders beim FDM...?
Ausschlaggebend für die schnelle Verbreitung des FDM weltweit und der Methode nach Typaldos ansich, ist die außerordentliche Effektivität in der Praxis! Die Literatur ist derzeit noch überschaubar, jedoch gibt es immer mehr Ärzte, die die verschiedenen Methoden erlernen und anwenden. In einer Publikation aus dem Jahre 2010 von Georg Harrer (Fasziendistorsionsmodell; in: Torsten Liem, Tobias K. Dobler (Hrsg.): Leitfaden Osteopathie. Parietale Techniken. 3. Auflage, 773-800) lassen sich durch einen Vergleich "klassische Medizin" zu "Behandlung nach FDM" bei einem typischen Behandlungsfall (Sportunfall in der Freizeit) die Unterschiede am besten verdeutlichen:
klassische Behandlung: Eine Patientin kommt in die ärztliche Praxis und berichtet, dass sie beim Sport mit dem Fuß umgeknickt sei. Der rechte Knöchel ist deutlich geschwollen und druckschmerzhaft. Der Arzt diagnostiziert eine Verstauchung und verordnet Ruhigstellung, Eisanwendung, Kompressionsverband und Hochlagerung. Zusätzlich verschreibt er eine Salbe mit schmerzlindernden und entzündungshemmenden Komponenten. Die Patientin kann nach einigen Wochen wieder beginnen, den Sport auszuüben.
Behandlung nach FDM: Eine Patientin berichtet dem Therapeuten, dass sie beim Sport mit dem Fuß umgeknickt sei. Dabei deutet sie mit den Fingern einige Bahnen entlang des rechten Außenknöchels an und beschreibt einen ziehenden, mit einem Stechen verbundenen Schmerz; auf diese Stellen deutet sie mit dem Finger. Der Therapeut führt die Beschwerden auf Triggerbänder und eine Kontinuumdistorsion zurück. Diese Distorsion (Anmerk.: "Verrenkung") formt er über eine manuelle Manipulation mit großem Krafteinsatz wieder zurück. Nach der ca. 10-minütigen Behandlung kann die Patientin wieder normal gehen, nach der zweiten - einige Tage später - ihren Sport wieder uneingeschränkt ausführen.
Wer behandelt nach FDM?
Der US-amerikanische Mediziner Stephen Typaldos richtet sich mit seiner Methode ausschließlich an Ärzte. Der Grund liegt darin, dass die Behandlung nach dem Fasziendistorsionsmodell immer (!) eine eigene Diagnosestellung erfordert. In den USA - wie auch in vielen anderen Ländern Europas - ist die medizinische Diagnosestellung ausschließlich den Ärzten vorbehalten. Nur in Deutschland gibt es eine eigene Berufsgruppe, die Heilpraktiker, die eine eigene Diagnose stellen dürfen. Selbst Physiotherapeuten dürfen eigentlich, formal-juristisch gesehen, nur auf ärztliche Weisung tätig werden und FDM nicht eigenständig anwenden (obwohl einige in der Methode außerordentlich versiert sind).
Somit ist eine gründliche, individuelle Anamneseerhebung über die mögliche Ursache bzw. den Verlauf der Beschwerden meinerseits vor jeder Behandlung zwingend notwendig, um Ihnen immer eine sichere Behandlungsmethode nach dem FDM anzubieten, die ich ausschließlich selber durchführe. So können z. B. Osteoporose, bestimmte Tumorerkrankungen oder kardiovaskuläre Vorerkrankungen dazu führen, dass bestimmte manuelle Anwendungen nicht oder nur sehr sparsam ausgeführt werden können und dürfen.
Welche Körperbereiche können behandelt werden?
Die Behandlung erfolgt bei uns in der Praxis auf die gesamten Körperregionen bezogen, vom Migräne-Kopfschmerz bis zum Fersensporn ... d. h., wir können "nicht nur Beine"...
Gerne berate ich Sie hierzu ganz konkret auf Ihre Person bezogen. Die Kosten für eine solche Behandlung werden überwiegend von den privaten Krankenkassen übernommen.
Wo finde ich weitere Fachinformationen?
Weitere Patienteninformationen finden Sie auch direkt HIER auf den offiziellen Seiten der Europäischen FDM-Gesellschaft, der "European Fascial Distortion Model Association" (EFDMA).
 Ultraschalldiagnostik von Venen und Arterien
Ultraschalldiagnostik von Venen und Arterien
Die Ultraschalluntersuchung (Sonographie) stellt die technische Basis der Gefäßdiagnostik dar. Sie ist nicht invasiv (in den Körper eingreifend), absolut schmerzlos und lässt sich beliebig oft wiederholen. In der Regel werden hierzu die Verfahren der Doppler- und Duplexsonographie kombiniert, wodurch wir als Untersucher eine hohe diagnostische Aussagekraft erhalten. Die Sonographie gibt einen guten Überblick über das gesamte Gefäßsystem, sowohl venös als auch arteriell.
Wir untersuchen folgende Gefäße:
- oberflächliche Beinvenen (z.B. Stammvenen)
- tiefe Arm- und Beinvenen
- Halsschlagadern
- Bauchschlagader (Aorta)
- Arterien der Beine (z.B. Verdacht auf pAVK "Schaufensterkrankheit")
- bei schlecht heilenden Wunden (arterielles oder venöses Ulcus)
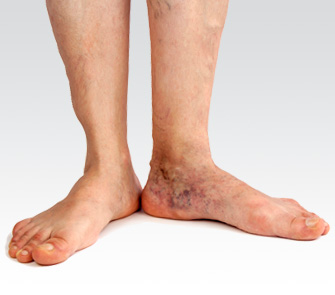 Krampfadern (Varizen)
Krampfadern (Varizen)
Wie erkenne ich die Krampfadern?
Symptome oder Beschwerden (meist im Laufe des Tages zum Abend hin zunehmend):
- Schweregefühl in den Beinen ("müde Beine")
- Schwellneigung (Ödeme) im Knöchel- oder Unterschenkelbereich (z. B. Socken "schnüren ein", Stiefelreissverschluss wird zu eng)
- Gefühl eines "prallen", teilweise auch juckenden Unterschenkels
- gelegentlich auch nächtliche Wadenkrämpfe
- allgemein schmerzende Beine
Hautveränderungen:
- sichtbare, geschlängelte Venen - häufig im Unterschenkelbereich aber auch an den Oberschenkeln oft ausgeprägt
- tastbare, verhärtete Venenabschnitte - meist nach einer vorangegangenen lokalen Entzündung (Thrombophlebitis)
- Besenreiser (in unterschiedlichen Ausprägungen von fein-hellrot bis kräftig-dunkelblau)
- (Hyper-)Pigmentierungen ("sommersprossenartig-punktförmige" bis "strumpfartig-flächige", zumeist bräunliche Verfärbungen am Unterschenkel)
- kleinflächige, weiße "narbenähnliche" Stellen, zumeist im Innenknöchelbereich (Atrophie blanche)
- schlecht heilende Wunden im Fuß- oder Unterschenkelbereich (z. B. Ulcera bei Ulcus cruris venosum)
- (therapieresistenter) Nagelpilz
- Dornwarzen im Bereich der Fußsohle
Welche Aufgaben haben Venen - und wie funktionieren sie eigentlich?
Das arterielle Blut wird vom Herzen losgeschickt, um die Gewebe und Organe bis in die "letzten Winkel" mit frischem, sauerstoffreichen Blut zu versorgen. Umgekehrt muss dieses dann letztlich verbrauchte, sauerstoffarme und häufig mit Abfall- oder Schlackenprodukten beladene Blut, auch wieder aus "der Ferne" nach zentral zurückgeführt werden. Diese Aufgabe übernehmen die gesunden Venen.
Soll nun also das venöse Blut aus dem Fuß zurückgeleitet werden, gibt es zwei Schwierigkeiten zu überwinden:
1. das venöse System arbeitet im Gegensatz zum arteriellen ohne hohen Druck. Damit das Blut von unten aus den Beinen nach oben befördert werden kann, behilft sich der Körper mit einer Muskelpumpe. Bei jedem Schritt, den wir machen, wird z. B. durch das Abrollen des Fußes (vereinfacht dargestellt = Ausdrücken eines schwammes) Druck auf die Venen im Unterschenkel durch Anspannung der umliegenden Muskulatur ausgeübt, wodurch das venöse Blut schub- bzw. schrittweise nach oben gelangt.
2. der Schwerkraft folgend möchte das Blut jedoch, sobald sich die Muskelanspannung wieder löst, nach unten, an den tiefst möglichen Punkt zurückfließen. Damit das wirksam vermieden werden kann, gibt es in einer gesunden Vene intakte Venenklappen. Diese befinden sich abschnittsweise, parallel angeordnet in der Vene und lassen bauartbedingt (wie ein Rückschlagventil) den gesunden Venenfluss von unten nach oben zu, verhindern jedoch einen Rückfluss (sog. Reflux) des Blutes nach unten in den "pumpfreien" Zeitabschnitten ohne Muskelaktivität, indem sie sich kurzzeitig verschließen.
Welcher Unterschied besteht zwischen Krampfadern und gesunden Venen - und welche Auswirkungen hat das?
Krampfadern verfügen, zunächst unabhängig von Ihrer Ursache, über nicht mehr intakte bzw. funktionsunfähige Venenklappen!
Die Folge daraus liegt auf der Hand: wer betroffen ist, "hat venöses (= verbrauchtes) Blut zu viel und zu lange in den Beinen". Zwar wird mit jedem Schritt venöses Blut nach oben geschoben, aber je nach Schweregrad des Krampfaderleidens fließt auch wieder eine gehörige Portion nach jeder Muskelkontraktion zurück nach unten. Das kann dann sogar objektiv gemessen und auch für Sie als Patient nachvollziehbar in der farbkodierten Duplex-Ultraschalluntersuchung dargestellt werden: "blau fließt nach oben-rot fließt zurück nach unten".
Im Ultraschall sieht man zwar einen ausgeprägten venösen Rückfluss (=Reflux); Beschwerden sind aber noch nicht vorhanden. Und nun?
Eine Venenerkrankung ist eine chronische Erkrankung. Ohne Behandlung wird es immer zu einer zunehmenden Verschlechterung kommen, die im zeitlichen Verlauf jedoch variabel und individuell ist.
Das Ziel einer Behandlung ist das Lindern bzw. Beheben bereits vorhandener Beschwerden und das Vermeiden späterer möglicher Komplikationen, wie z. B. Venenentzündungen, tiefer Beinvenenthrombose oder einem "offenen Bein".
Durch modernste, minimalinvasive Therapieverfahren geben wir Ihnen Ihre Lebensqualität zurück - zu jeder Jahreszeit. Immer ambulant. Auch ohne Tragen von Kompressionsstrümpfen.
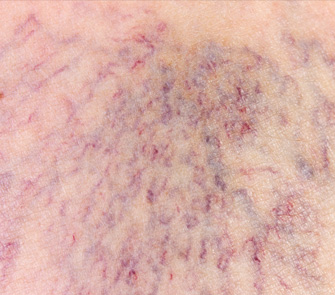 Besenreiser
Besenreiser
Besenreiser treten insgesamt sehr häufig auf; bei nahezu jeder 2. Frau erscheinen Sie irgendwann im Laufe ihres Lebens, aber auch Männer sind betroffen. Veranlagung spielt hierfür eine große Rolle. Sollten bereits Eltern und/oder Großeltern von Krampfadern oder Besenreisern betroffen sein, ist die Wahrscheinlichkeit überdurchschnittlich groß, dass auch Sie davon betroffen sein werden.
Besenreiservarizen oder auch die Besenreiservarikose können, müssen aber nicht behandelt werden. Optisch erscheinen Besenreiser meist in rötlicher oder bläulicher Ausprägung, bevorzugt an den Außenflächen der Oberschenkel und im Bereich der Knöchel aber auch an den übrigen Beinarealen. Um unterscheiden zu können, ob es sich hierbei lediglich um eine kosmetisch störende Veränderung des Hautbildes oder aber um vielleicht die "Spitze des Eisberges", d. h. eines tieferliegenden, medizinisch relevanten Venendefektes handelt, ist eine Ultraschalluntersuchung der Beinvenen unerlässlich. Lässt sich hierdurch eine Venenschwäche oder ein Krampfaderleiden nachweisen, sollte zunächst für dieses eine geeignete Therapieoption gewählt werden. Erst nach einer Behandlung ist es für einen maximalen kosmetischen Erfolg sinnvoll, die Besenreiserbehandlung durchzuführen.
Hierfür gibt es im Prinzip zwei Möglichkeiten der Therapie: die Verödung (= Sklerosierung) mit flüssigem Verödungsmittel oder der Einsatz eines oberflächlichen Hautlasers. Erfahrungsgemäß eignet sich die erstgenannte Methode eher für etwas kräftigere, meist bläulich gefärbte Besenreiser und der Hautlaser für die eher kleineren, häufig hellrot erscheinenden Besenreiser. Jedoch ist auch eine Kombination aus beiden Verfahren gelegentlich sinnvoll um das Optimum der kosmetischen Wirkung zu erreichen.
Für eine rein kosmetisch-motivierte Behandlung werden die Kosten i. d. R. von keiner Krankenkasse übernommen.
Die etwas größeren, netzförmig angelegten retikulären Varizen, die sich manchmal unter der Hautoberfläche über längere Strecken mit bloßem Auge verfolgen lassen, werden ebenfalls mit Sklerosierungsmittel flüssig oder als Schaumzubereitung behandelt. Auch wenn diese häufig, wie auch die kleinerlumigen Besenreiser, keine Beschwerden verursachen, kann man doch davon ausgehen, dass es sich möglicherweise um eine Vorstufe zu medizinisch relevanten Krampfadern handelt.
Aus diesem Grund erstatten die Privaten Krankenkasse in der Regel die Behandlungskosten für die Retikuläre Varikose.
 Das Lipödem
Das Lipödem
Was ist ein Lipödem?
Das Lipödem ist eine chronische Erkrankung, bei der es zu einer krankhaften, meist symmetrischen Fettvermehrung an Beinen und/oder Armen kommt. Typisch ist, dass die Fettverteilung nicht durch Übergewicht allein erklärbar ist – vor allem die Beine (seltener die Arme) wirken im Vergleich zum restlichen Körper „zu dick“. Häufig beginnt das Lipödem in der Pubertät, nach einer Schwangerschaft oder in den Wechseljahren.
Betroffene berichten oft von einem Spannungsgefühl, Schmerzen oder Druckempfindlichkeit an den betroffenen Stellen. Die Haut fühlt sich weich oder „wellig“ an, und selbst leichte Berührungen können als unangenehm empfunden werden. Im Unterschied zum klassischen Übergewicht oder einer einfachen Fettverteilung lassen sich die geschwollenen Beine beim Lipödem oft nicht „wegtrainieren“ oder „weghungern“.
Wenn es kein Lipödem ist - was ist es dann?
Wichtig ist es, das Lipödem von anderen Erkrankungen zu unterscheiden. Dazu gehören vor allem Übergewicht (Adipositas), das Lymphödem (eine Ansammlung von Lymphflüssigkeit) oder venöse Stauungen wie bei Krampfadern. Beim Lymphödem sind zum Beispiel oft die Füße mitbetroffen, was beim Lipödem normalerweise nicht der Fall ist. Auch eine Herz- oder Nierenschwäche kann zu Schwellungen führen, die aber andere Ursachen haben.
Wie wird behandelt?
Die Behandlung richtet sich nach den Beschwerden und dem Stadium des Lipödems. Besonders wichtig ist die Entlastung der betroffenen Körperteile – zum Beispiel durch das Tragen von maßgefertigten Kompressionsstrümpfen. Bewegung, am besten gelenkschonende Sportarten wie Schwimmen oder Radfahren, können unterstützend helfen, Beschwerden zu lindern. Diäten helfen beim Lipödem leider nur wenig, weil die krankhaften Fettpolster darauf kaum ansprechen.
Bei stärkeren Beschwerden oder ausgeprägtem Befund kann auch eine Fettabsaugung (Liposuktion) erwogen werden, die jedoch gut überlegt und im Rahmen eines individuellen Therapiekonzepts erfolgen sollte.
Fazit:
Das Lipödem ist also keine „Einbildung“ oder eine Folge von falscher Ernährung, sondern eine eigenständige Erkrankung mit typischen Merkmalen. Eine frühe ärztliche Abklärung hilft, Beschwerden zu lindern und unnötige Leidenswege zu vermeiden.












